Paratireoidni hormon (skraćeno PTH) luče ćelije u malim žlezdama smeštenim tik uz štitastu, tj. iza nje, pa se zato nazivaju paraštitastim ili paratireoidnim žlezdama (PTŽ).
Slika 1. Anatomski prikaz prednje strane štitaste žlezde (gornja slika) i lokacije paratireoidnih žlezdi, pozadi u odnosu na štitastu (donja slika).
Ovo je jedan od tri ključna hormona koji održavaju
normalne nivoe kalcijuma i fosfora u krvi i njihovu ravnotežu. Druga dva su
aktivni oblik vitamina D (1, 25-dihidroksi-vitamin D ili, kraće, kalcitriol)
stvaran mahom u bubrezima i fibroblastni faktor rasta – FGF23, koji se stvara u
kostima.
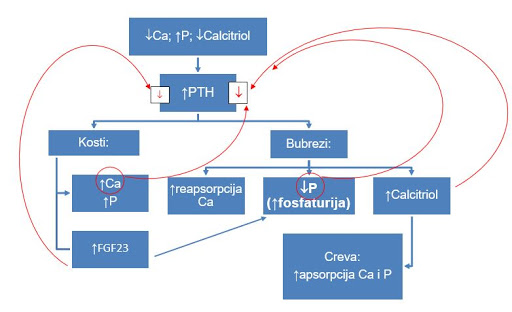
Najjači momentalni podsticaj za lučenje PTH je pad
nivoa jonizovanog kalcijuma (Ca) u krvi, a posmatrano na „duže staze“, tu su
još i porast fosfora (P) ili manjak
kalcitriola. U roku od 2 do 4 minuta PTH mobiliše kalcijum iz kostiju, zatim
stimuliše lučenje FGF23 u koštanim ćelijama, a u bubrezima povećava
reapsorpciju kalcijuma i ekskreciju fosfora i stimuliše
stvaranje kalcitriola, indirektno povećavajući preuzimanje kalcijuma i fosfora
iz creva (slika 2). Dakle, jedini
efikasan način da se snizi nivo fosfora u krvi je pravilan rad bubrega.
Slika 2. Stimulusi lučenja paratireoidnog hormona i inhibitori tog lučenja (povratna sprega je prikazana crvenim linijama)
Kada funkcija bubrega počinje da slabi, održavanje
normalnog nivoa kalcijuma i fosfora u krvi (njihove homeostaze) postaje sve
teže, pojačano lučenje PTH sve češće, dugotrajnije i veće, što postaje vidljivo
već kada glomerulska filtracija bude manja od 30 ml/min.
Hronično pojačano stvaranje i delovanje PTH dovodi do
hiperparatireoidizma, multisistemskog poremećaja čiji su najznačajniji znaci
poremećen metabolizam kostiju i deponovanje kalcijuma u zidovima krvnih sudova,
na srčanim zaliscima i u mekim tkivima. Ovo je tzv. sekundarni
hiperparatireodizam, za razliku od primarnog koji se dešava kod osoba sa primarnim
tumorom, koji obično zahvata samo jednu od paratireoidnih žlezdi, uz normalnu
bubrežnu funkciju. Postoji i termin tercijarni hiperpatireodizam, kada je
hiperplazija ovih ćelija prešla već u stadijum adenoma, autonomnog tumorskog
rasta PTŽ kod bolesnika na dijalizi.
Kod ljudi sa terminalnom bubrežnom insuficijencijom
(stadijum 5 ove hronične bolesti), logično je očekivati da su vrednosti PTH
povišene, ali je višedecenijsko iskustvo pokazalo, da nisu sve povišene
vrednosti štetne. Naime, zbog već poremećene homeostaze i potrebe za većim
stimulusom kostiju za njihovu dobru funkciju i redovno obnavljanje, poželjno je
da ova vrednost PTH bude makar 2 puta povišena u odnosu na gornju granicu normalnih
vrednosti. Prema najnovijim preporukama, poželjno je i da ta vrednost PTH ne
bude preko 6 puta povišena. Smatra se da su vrednosti PTH ispod ovog
preporučenog nivoa rizične za nastanak takozvane “adinamične” bolesti kosiju
(njihov usporen metabolizam, tj. nedovoljnu aktivnost osteocita).
Vrednosti koje su preko preporučenog nivoa, odgovorne
su za osteoporozu i rizik od preloma kostiju, već pomenute vankoštane
kalcifikacije, kao i veliki broj pridruženih kardiovaskularnih poremećaja,
rezistenciju na dejstvo eritropoietina, pojačan svrab, sklonost ka rupturama
tetiva mišića itd.
Šta možemo da uradimo na osnovu svih ovih saznanja?
Najvažnija stavka u lečenju povišenog nivoa fosfora u
krvi kod pacijenata na dijalizi je držanje dijete sa ograničenim unosom fosfata
hranom i pićem. Unos fosfora je uglavnom vezan za unos proteina i opseg je od
oko 9 do 14,6 mg po gramu belančevina, a dnevni broj bi trebalo da bude
800-1200 mg (26 to 39 mmol). Pri tome, fosfor je često skriven u raznim
konzervansima i aditivima, pa čak i u nekim lekovima, a iz tih izvora se 100%
resorbuje. Najmanje i najsporije se apsorbuje fosfor iz biljaka, naročito iz
mahunarki, jer ljudi nemaju enzim fitazu za razlaganje fitata iz njih. Dakle,
preporuka bi bila da se ne konzumiraju nikakvi konzervisani proizvodi, ni
„brza“ hrana, prašak za pecivo i razni „kola“ napici. Sa druge strane, sveže meso (opet bez dodatih
aditiva koji se daju da održavaju svežu, crvenu boju mesa) i jaja svakako da
treba konzumirati. Biljke , kao što su mahunarke i orasi, takođe se mogu
uzimati, ali oprezno,
zbog kalijuma koji sadrže.
Preporuka je da se sve dogovori sa dijetetičarem.
Hemodijalizom se može „skinuti“ oko 800 mg (26 mmol)
fosfora (hemodijafiltracijom je moguće i 15 do 20% više, a sve zavisi i od
dužine trajanja tretmana). Peritonealnom dijalizom (uobičajenom CAPD tehnikom, sa 4x2L izmene), dnevno se uklanja
300 mg fosfora (9,7 mmol), pa ipak se u većini studija opisuje da oko 60%
pacijenata na CAPD-u
ima zadovoljavajuće regulisanu fosfatemiju (naspram 40 do 50% bolesnika na
hemodijalizi). Mogući razlozi za ovo, bili bi: kontinuirana priroda ove metode,
pozitivan bilans magnezijuma kod ovih bolesnika i bolje uklanjanje samog
paratiroidnog hormona peritonealnom dijalizom.
Pored navedenog, pokušava se smanjenje apsorpcije
fosfora u crevima, davanjem vezivača fosfora, kako bi se, na taj način, smanjila hiperfosfatemija.
Nekada se koristio aluminijum hidroksid, koji je vremenom zbog
štetnosti (taloži se u kostima i mozgu) zamenjen kalcijum karbonatom i kalcijum
acetatom, zatim se pojavila kombinacija
kalcijum acetata i magnezijum karbonata i najzad, kada se uvidelo da kalcijum iz
vezivača nije bez nusefekata i da može da dovede do hiperkalcijemije i taloženja
kalcijuma i fosfora po mekim tkivima i zidovima krvnih sudova,
pojavili su se i “nekalcijumski vezivači fosfora” (sevelamer hidrohlorid i sevelamer karbonat,
lantanijum karbonat,
sukroferi- oksihidroksid,
feri-citrat).
Ponegde se koristi i
nikotinamid, metabolit niacina (vit. B3 ) koji može da smanji
apsorpciju fosfata iz creva blokirajući njegov aktivni transport u tankom
crevu. On istovremeno podiže nivo tzv. “dobrog ”, HDL holesterola. Neželjeni
efekti leka su osećaj vrućine, crvenilo, mučnina, bol u stomaku, proliv,
trombocitopenija.
U toku je i kliničko ispitivanje leka tenapanora koji smanjuje apsorpciju fosfora iz creva,
tako što inhibira njegov pasivni, paracelularni transport u krvotok (lek se
inače daje za lečenje iritabilnog kolona, smanjuje i apsorpciju natrijuma, može
da se koristi i za lečenje opstipacije, a neželjeni efekat su česti prolivi).
Treća linija lečenja je davanje kalcitriola ili nekog od sintetskih aktivnih derivata
vitamina D - alfakalcidola, parikalcitola,
dokserkalicerola itd.
Ovi lekovi se direktno vezuju za receptore za aktivni vitamin D (VDR) na
paratireoidnim žlezdama i supresijom gena za sintezu PTH dovode do smanjenja
njegovog nivoa u krvi. Kalcitriol ,
međutim, istovremeno povećava apsorpciju fosfora (i kalcijuma) iz creva.
Studije su pokazale da ga ne treba davati ako je vrednost fosfora u krvi preko
1,78 mmol/L, odnosno kalcijuma preko 2,55 mmol/L, jer u protivnom preti
opasnost od odlaganja kalcijuma i fosfora u zidove krvnih sudova, meka tkiva,
kožu (kada izaziva svrab). Na slici br. 3 je prikaz osifikovanog (okoštalog)
plaka izvađenog iz velike arterije pacijentkinje na dijalizi, a prilikom
transplantacije bubrega kod nje.
Slika 3. Osifikovani plak izvađen iz hipogastrične
arterije recipijenta bubrega (izvađen tokom transplantacije bubrega)
Kada je ovaj nivo kalcijuma i fosfora u zadatim
vrednostima, uz primenu vezivača fosfora, daje se i kalcitriol, alfakalcidol
ili parikalcitol, u početku uvek u minimalnim dozama, 3 puta nedeljno, uz
praćenje vrednosti ovih minerala u krvi i postepenu promenu doze. Drugi
preparati, na primer parikalcitrol, po nekim autorima u manjoj meri povećavaju
apsorpciju kalcijuma i fosfora iz creva i kostiju, ali u praksi nisu zabeležene
razlike u dejstvu ovih preparata.
Sve ove mere i lečenje, međutim, ponekad nisu
dovoljni, ili se sa primenom lekova zakasnilo, pa se dešava da se vrednosti PTH održavaju na
nivou većem od 800 pg/ml, a ponekad i preko 1000 pg/ml.
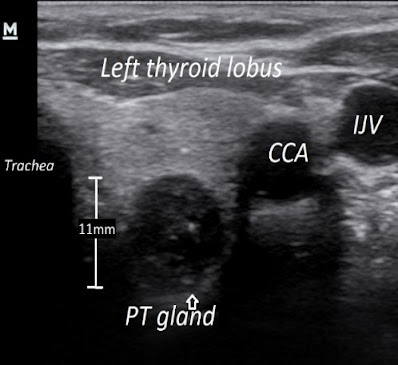
Ukoliko je ipak vrednost alkalne fosfataze (surogat
markera za metabolizam kostiju) normalna, a paratireodine žlezde na pregledu
ultrazvukom ne prelaze 1cm u prečniku, još uvek je moguće postići remisiju ovog
stanja medikamentoznom terapijom. Na slici br. 4 je primer ultrazvučnih prikaza uvećanih
paratireoidnih žlezdi kod jednog pacijenta na dijalizi.
 |
| Додај наслов |
U tom slučaju se onda uvode tzv. kalcimimetici,
lekovi koji pojačavaju osetljivost receptora za kalcijum na ćelijama
paratireoidnih žlezdi. Naime, ti receptori su podešeni da reaguju na nivo
jonizovanog kalcijuma u krvi. Uremijski „milje“, a naročito hiperfosfatemija,
smanjuju osetljivost i brojnost ovih receptora i dolazi do pojačanog lučenja
PTH. Sa druge strane, navedeni kalcimimetici, pa i magnezijum, povećavaju osetljivost
i zastupljenost ovih receptora i direktno smanjuju sekreciju PTH. S obzirom na to da se spomenuti receptori
nalaze i na koštanim ćelijama i ćelijama endotela krvnih sudova, magnezijumom i
kalcimimeticima se može
povoljno uticati i na kalcifikacije samih krvnih sudova i bolji metabolizam
kostiju. Simptomatski, kod takvih bolesnika se može očekivati manje bolova u
kostima i zglobovima pod dejstvom ovih lekova.
Kalcimimetici smanjuju nivo PTH, ali i nivo kalcijuma i fosfora u krvi.
Štaviše , ako je vrednost kalcijuma manja od 2,1 mmol/L, ovaj lek se ne sme ni
uvoditi zbog rizika od hipokalcijemije. Svejedno , kombinacija kalcimimetika,
aktivnog oblika vitamina D i vezivača fosfora (najbolje nekalcijumskih, ili sa
magnezijumom) održava nivo PTH u preporučenim vrednostima.
Navedeno je naročito važno kod ljudi koji su stariji, dugo su na dijalizi ili, koji već imaju kardiovaskularne bolesti i komplikacije na krvnim sudovima - ovom kombinacijom se značajno smanjuje rizik od kardiovaskularnog mortaliteta kod osoba preko 65 godina starosti.
Od 2004.-2005. godine na tržištu je dostupan prvi
kalcimimetik, sinakalcet i otkako je on
uveden, broj operacija zbog sekundarnog hiperparatireoidizma je značajno
smanjen.
Od skoro se pojavio i drugi kalcimimetik, etakalcitid,
koji se primenjuje intravenski, na dijalizi. Njegova prednost je jednostavnija primena i
kontrola uzetog leka.
Na slici br. 5 može se videti rekcija kolege koji je svoje oduševljenje o efektu leka etakalcitid podelio na „tviteru“.
Slika 5. Kolega nefrolog, Dr Džon But, je oduševljen efektom kalcimimetika etikalcitida na nivo PTH i simtome u kostima kod jednog pacijenta na dijalizi
Na žalost, u našoj zemlji nije prepoznat sinakalcet,
sada već 15 godina klinički star lek. Jedno vreme je bio registrovan, kasnije
povučen i veoma se teško nabavlja.
Ako i pored svih lekova nivo PTH ostane preko 1000
pg/ml više meseci, ili dođe do rupture tetive mišića ili patološkog preloma
kosti zbog dejstva ovog visokog hormona, indikovana je operacija. Tu postoji
nekoliko mogućih hirurških pristupa, od subtotalne paratireoidektomije, zatim
totalne sa autotransplantacijom, do totalne. Izbor bi trebalo da zavisi i od
daljeg plana lečenja ovih bolesnika- ako se ne planira transplantacija, po
iskustvu autora ovog teksta, najsigurnije je uraditi totalnu paratireidektomiju
i potom supstituisati posledičnu hipokalcijemiju. Problem kod operativnog
lečenja je moguće postojanje prekobrojnih žlezdi, relaps hiperparatireoidizma,
kao i opasnost od paratireomatoze (rasejavanja aktivnog paratireoidnog tkiva po
okolini). Može se raditi i minimalno invazivna paratireoidektomija, pod
kontrolom kamere, ali treba imati na umu da se kod sekundarnog HPT radi o više
uvećanih paratireoidnih žlezdi ( 3-4-5 žlezdi). U Japanu se radi i sklerozacija
alkoholom pod kontrolom ultrazvuka, ali ta metoda nije pokazala dobar efekat u
drugim zemljama (razlog se može potražiti i u različitim
edukacijama interventnih radiologa koji bi ovu
intervenciju mogli da rade).
Da zaključimo: znanje o hiperparatireoidizmu je sve
veće, a čini se, time i znanje o sve većem
broju katastrofalnih posledica koje ovo stanje može da prouzrokuje. Jako je
teško prihvatiti da sve stečeno znanje ne može da prati i
dostupnost odgovarajuće terapije koja postoji u velikom broju zemalja. Ostaje nam
onda, da još snažnije „ne volimo ovaj hormon“, kada već ne
možemo da lociramo nekog drugog ko je odgovoran što ovih lekova nema.
NAPOMENE:
Tekst je pisan za časopis "Dijaliza" Saveza organizacija bubrežnih invalida Republike Srbije i objavljen u broju 10 -2020.
Slike br. 2,3 i 4 su vlasništvo Dr Zorana Paunića i mogu se dalje koristiti samo uz odobrenje autora.





Нема коментара:
Постави коментар